Uwe fühlt sich schlapp. Wieder einmal. Zum Arzt gehen, das will er nicht. Dafür fühlt er sich doch zu fit. Es sind eben diese paar Tage im Jahr, an denen die Grenzen von Krankheit und Gesundheit miteinander verschwimmen. Dann ist es eben ein schlechter Tag, nur ein schlechter Tag: Die Gliederschmerzen rühren vielleicht von der Überanstrengung der letzten Tage her; die leichte Verschnupfung vom plötzlichen Wetterumschwung und die Schlappheit vom Stress in der Arbeit. Doch deswegen zum Arzt gehen und eine etwaige Wartezeit von rund zwei Stunden in Kauf nehmen? Das wäre doch lächerlich! Gesundsein ist manchmal eben auch Ehrensache.
Für solche Fälle wie Uwe hat die digitalisierte Medizin inzwischen eine Palette an Lösungen im Angebot. Immer häufiger übernehmen Computer und künstlich intelligente Gerätschaften die Betreuung von Patienten. Das reicht von der operativen Medizin bis zur Diagnostik.
Auf dem Weg in die Arbeit entdeckt Uwe am U-Bahnhof zufällig eine Werbung für Ada: „Hallo, ich bin Ada. Ich kann dir helfen, wenn du dich nicht wohlfühlst.“ Er fühlt sich angesprochen, und der Namen bleibt ihm im Ohr. Zwei Stationen später hat er die Applikation gedownloadet. Das Logo erinnert ihn an einen Fingerabdruck, aber irge
Ada Health ist eine KI-gestützte Gesundheitsplattform und wurde 2011 von Ärzten, Wissenschaftlern und Softwareentwicklern gegründet, um Menschen in ihren Fragen zu ihrem Gesundheitszustand auf bequemen Weg zu unterstützen, denn der Zugang zu Ada ist das Smartphone. Mittlerweile zählen rund 8 Millionen User zum Patientenkreis Adas. Die in sieben Sprachen funktionierende App hat dabei etwa 12 Millionen Symptomanalysen vollzogen. Damit Ada auch funktioniert und keine falschen Fährten legt, arbeiten an ihr rund 200 Mitarbeiter und über 40 Ärzte und Medical Editors.
Ada ist nicht dazu gedacht, Diagnosen zu stellen oder Ärzte zu ersetzen – vielmehr ist die Plattform eine Unterstützung für Patienten, aber auch für Ärzte. Patienten haben mit Ada die Möglichkeit, ihre eigene Gesundheit besser zu verstehen und zu managen. Gleichzeitig unterstützt Ada den Diagnoseprozess auf Seiten der Ärzte. Sie müssen nicht mehr vor einem weißen Blatt Papier anfangen, sondern haben die wichtigsten Informationen schon vorab vorliegen. Zu Beginn der Symptomanalyse nennt der Nutzer ein Symptom, das ihn beunruhigt. Im Anschluss stellt Ada dann personalisierte und adaptive Fragen, die sich nach den genannten Beschwerden richten. Dabei werden auch Risikofaktoren, Alter,

Einschätzung einer möglichen Krankheit auf dem Smartphone liefern.
Ort, Jahreszeit und Vorerkrankungen miteinbezogen. Im Hintergrund durchsucht Adas KI eine medizinische Datenbank nach den wahrscheinlichsten Krankheiten, wobei sie Milliarden von Symptom- und Faktoren-Konstellationen berücksichtigt. Von Anfang an war die ärztliche Perspektive bei der Entwicklung von Ada ganz entscheidend. Das Team aus knapp 50 Ärzten und Medical Editors hat eine große medizinische Wissensbasis erstellt, die stets auf den neuesten Stand der Wissenschaft gebracht wird. Kombiniert wird diese mit einer KI-Technologie, die von Ada inhouse über einen Zeitraum von acht Jahren entwickelt wurde. Der Algorithmus von Ada repliziert gewissermaßen menschliche Entscheidungsprozesse. Durch maschinelles Lernen und mehrere geschlossene Feedbackschleifen lernt Ada durch Nutzerkontakt dazu und wird intelligenter.
„Okay, Uwe, ich bin hier, um dir zu helfen.“ Wer hier genau zu Uwe spricht, weiß er nicht. Aber irgendwie schöpft er Vertrauen in den makellos weißen Background der App. Das klinische Weiß, das er in Krankenhäusern und an Ärzten auch immer mit Gesundheit assoziiert hat, ist jetzt auf seinem Smartphone. Und das runde Logo wirkt hier noch imposanter: wie ein ferner Planet, der die Supergesundheit durch den Cyberspace an Uwe heranbringen will. „Was beschäftigt dich am meisten?“ Was sollte man darauf antworten? Uwe tippt etwas verunsichert die ersten Buchstaben des Wortes „Unwohlsein“ ein. Bereits nach vier Buchstaben ist sein „Problem“ sein erster Hit in Adas Suchfunktion. Über das „Allgemeine Unwohlsein“ angelt sich Uwe von Frage zu Frage, bedrängt fühlt er sich dabei nicht. Die Nervosität, die er bei jedem Arzttermin verspürt, ist gar nicht vorhanden – es handelt sich doch auch nur um eine simple Handyapp. Irgendwann dann werden die Fragen spezifischer; es geht um Uwes Gewicht, um seinen Puls, um seine Verdauungsaktivität und dann sogar um sein letztes Sonnenbad. Hier hakt Ada plötzlich nach: „Hast du eine gerötete Haut? Ist deine gerötete Haut schmerzhaft? Juckt deine Haut? Erscheint sein Hals auffällig gerötet? Sind deine Wangen gerötet? Ist die Haut irgendwo an deinem Arm oder deiner Hand ungewöhnlich gerötet? Schwitzt du mehr als üblich?“
Zwei Stunden später liegt Uwe auf der Praxisliege einer privaten Hautärztin. Adas Diagnose hat ihn dazu bewogen: „Personen mit ähnlichen Symptomen benötigen sofortige medizinische Notfallversorgung. Wenn du meinst, es handelt sich um einen Notfall, begib dich umgehend in die Notaufnahme. Mögliche Ursachen: Phlegmone im Gesicht oder Gürtelrose am Auge.“ An einen Notfall denkt Uwe zwar nicht, trotzdem ist ihm die Sache buchstäblich zu heiß geworden. Denn es stimmt: Das schöne Wetter der vergangenen Tage hat Uwe gleich mehrmals genutzt, um seiner adeligen Blässe einen Anstrich zu verpassen. Auf Sonnencreme hat er dabei verzichtet. Immerhin wollte er ja braun werden.
„Sie haben einen leichten Sonnenstich, nichts Gravierendes, aber gut, dass Sie mal vorbeigekommen sind. Gehen Sie öfters ungeschützt in die Sonne? Naja, wenn Sie schon mal da sind, lassen Sie uns gleich mal Ihre Muttermale checken. Ich habe da eine neue Methode, warten Sie mal…“
Die Rede ist von DermaFC, einer Erfindung des Berliner Unternehmens Magnosco. Seit 2018 kommt DermaFC in verschiedenen Praxen zum Einsatz. Das Ziel der Erfinder ist es, das Gerät unter Realbedingungen zu testen, um es weiter verbessern zu können. Geschäftsführer Sebastian Ahlberg berichtet über den medizinischen Mehrwert seiner Gerätschaft:
„DermaFC verspricht eine schnelle, schmerzfrei und genaue diagnostische Empfehlung. Wenn man heute zur Hautkrebsvorsorge geht, wird man zunächst visuell inspiziert, manchmal wird noch das Dermatoskop eingesetzt. Ist etwas auffällig, wird die Läsion, das heißt. die auffällige Stelle entfernt und zur Befundung ins Labor geschickt. Bis die Ergebnisse vorliegen, kann es bis zu zwei Wochen dauern, in denen der Patient mit der Angst und Unsicherheit leben muss, möglicherweise Krebs zu haben. Mit dem DermaFC, sprich der patentierten Methode „Dermatofluoroskopie“, kann man direkt in der Praxis vor Ort und in wenigen Minuten eine diagnostische Empfehlung bekommen – und das völlig schmerzfrei. Somit können unnötige Narben vermieden oder schnell die Therapie eingeleitet werden.“
DermaFC greift auch eine spezielle Form der Laserspektroskopie zurück, bei der das Pigment Melanin in der Haut angeregt wird, dass es fluoresziert, das heißt, es gibt Licht ab. Melanin ist ein Farbstoff der Haut, der sich zum Beispiel bei einem Sonnenbad anreichert und braun wird. DermaFC fängt die Fluoreszenz auf und wertet sie durch künstliche Intelligenz aus. Das funktioniere dadurch, dass sich zwischen den Lichtstrahlen von gesunden Zellen und erkrankten Krebszellen signifikante Unterschiede zeigten. Die komplexe Auswertung der Vielzahl an Lichtsignalen müsse eine auf KI basierende Datenanalyse übernehmen, so Sebastian Ahlberg.
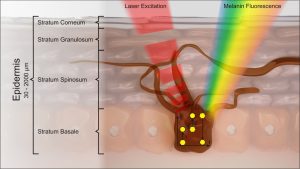

„Es wird ein Score erzeugt, welcher der Unterstützung der fundierten Analyse dient. Dafür entwickelte Magnosco einen eigenen Algorithmus. Wichtig zu wissen ist, dass die Dermatofluoroskopie kein bildgebendes Verfahren ist, sondern ein Score-basiertes. Für den Algorithmus wird eine Methode verwendet, die sich ‚Support Vector Machine Klassifizierung‘ nennt. Durch wissenschaftliche Studien in Zusammenarbeit mit renommierten Universitätskliniken wurden Hunderte Patienten untersucht und durch Fachexperten befundet. Mit diesen Befunden wurde der Algorithmus trainiert und hat selbstständig gelernt aus neuen, unbekannten Lichtsignalen eine Befundunterstützung zu errechnen. Dies geschieht mit einer überdurchschnittlich hohen Genauigkeit.“
Uwe ist beruhigt, denn Hautkrebs hat er keinen. Das ergab die etwa zehn Minuten kurze Untersuchung mit DermaFC. Und Uwes Sonnenbrand wird auch bald abklingen. Trotzdem ist er gewarnt. Er will fortan besser aufpassen, wann und wie er in die Sonne geht. Am Ende führt Uwe mit der Ärztin ein längeres Gespräch. Sie glaubt, solche künstlich intelligente Helfer sind in naher Zukunft fester Bestandteil eines Arztbesuches. Trotzdem werden sie den Arzt nicht ersetzen können, sondern brauchen die Kombination aus der Erfahrung des Arztes und der medizinisch geprüften Technologie.
Am Abend fühlt er sich heute wohler, allein des Bewusstseins wegen, eine fachkundige Diagnose zu haben. Ada will er weiterhin nutzen. Er macht sich sogar im Internet schlau, was die moderne Medizin sonst noch alles zu bieten hat. Und das ist eine ganze Menge.
Am meisten angesprochen fühlt sich Uwe von Franz Pfister und dessen Innovation deepc, denn dieses Tool erinnert ihn an seinen Fall: Der im Bereich der Neurowissenschaften promovierte Mediziner Franz Pfister hat nach seiner praktischen Tätigkeit im Klinikalltag einer neurologischen Abteilung noch den Elitestudiengang LMU Data Science an der LMU-München absolviert, um an der Schnittstelle zwischen Medizin und künstlicher Intelligenz arbeiten zu können: deepc ist das Ergebnis seiner Forschungs- und Praxistätigkeit.
„Die Grundidee von deepc ist: Ich sehe großes Potenzial für KI in der diagnostischen Medizin, um den Ärzten eine Unterstützung zu bieten. Aber: Anstatt ein Tool zu bauen, das die Ärzte ersetzt, wollten wir ein intelligentes Tool entwickeln, das sie bei ihren täglichen Tätigkeiten unterstützt. Der Ärztemangel ist bereits jetzt ein großes Problem. Lasst uns doch diese Lücke zwischen Nachfrage und Angebot von Ärzten schließen, indem wir KI sinnvoll zum Einsatz bringen. Die Idee von deepc ist, dass das System medizinische Daten in Echtzeit durchforstet und bei Auffälligkeiten und eindeutigen Hinweisen auf Befunde den Arzt umgehend verständigt. Das System sagt: ‚Hey, da ist etwas auffällig! Bitte schau da mal hin.‘ Erst dann kommt der Arzt aktiv ins Spiel.“
Prinzipiell sei deepc für alle Bereiche der Medizin anwendbar. Angefangen habe man im Bereich der Radiologie, speziell bei der CT und MRT des Gehirns. Gerade hier handle es sich um einen großen Anwendungsfall, bei dem Hilfe willkommen ist, weil er sehr viele und komplexe Untersuchungen umfasse. Die Anzahl der Untersuchungen werde dabei immer mehr, was die Radiologen körperlich und mental an ihr Limit bringe. Wie soll die Flut an Untersuchungen in der immer kürzer werdenden Zeit bewältigt werden? Es handle sich hier um bis zu 1500 Einzelbilder pro Untersuchung.
„Und genau hier setzt deepc an: In der Vorfilterung und im Screening von großen Datenmengen, um den Arzt bei seiner teilweise durchaus repetitiven und ermüdenden Arbeit zu unterstützen. KI in der Medizin kann man vergleichen mit der Rechtschreibkontrolle bei Word, das ist eigentlich ein simpler Task, aber in der Menge der Daten wird es zu einem hochkomplexen Task, weil es eben so hoch repetitiv ist: 100 Seiten nach einem Tippfehler untersuchen – das ist wie die Suche nach der Nadel im Heuhaufen. Anwendungen wie deepc werden und sollen auch zukünftig den Arzt nicht ersetzen, denn KI sehe ich als Technologie, welche die Medizin verbessert kann, indem sie dem Arzt wieder mehr Freiräume für die eigentlich so wichtigen Aufgaben gibt: Denn in der Medizin muss es wieder mehr um das Zwischenmenschliche gehen. Diagnose- oder Behandlungsgespräche müssen wieder mehr Zeit finden. Darum sehe ich in KI eine große Chance, die wir nutzen können, um genau diese Kernbereiche der Medizin und die Arzt-Patient-Interaktion wieder in den Vordergrund der ärztlichen Tätigkeit zu stellen.
Diese Motivation war auch einer meiner Hauptbeweggründe, warum ich aus der Klinik gegangen bin. Ich bin und fühle mich nach wie vor durch und durch als Arzt, nur nutze ich mit meinem Team mittlerweile andere Methoden, um den Menschen zu helfen.“
Uwe ist angetan von den technischen Neuerungen im Bereich der Medizin und gleichsam fasziniert von der Tatsache, durch die Erstdiagnose einer App zum Arzt gegangen zu sein. Mit seinem medizinischen Gewissen auf dem Nachtkästchen schläft er heute befreit ein. Und irgendwie fühlt er sich gleich schon gesunder als zuvor.











Um einen Kommentar zu hinterlassen müssen sie Autor sein, oder mit Ihrem LinkedIn Account eingeloggt sein.